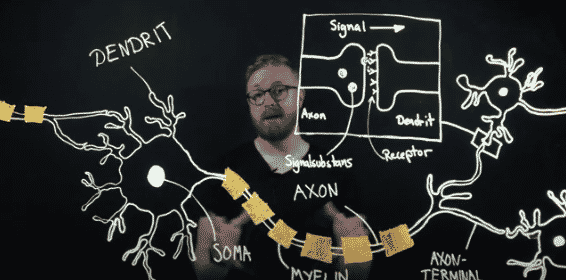
Människans hjärna väger 1,5 kg består av ungefär 100 miljarder nervceller. De kan se ut på olika sätt, beroende på dess funktion och lokalisation, men de har mycket gemensamt.
De allra flesta nervceller, som också kallas för neuron, består av följande:
- Cellkropp (soma)
- Cellkärna
- Dendriter
- Axon (som ibland omges av myelin)
Se Infomeds video om nervcellens anatomi och funktion:
Cellkropp (soma) och cellkärna
Nervens cellkropp (soma betyder kropp), är cellens centrala parti och innehåller cellkärnan. Här regleras ämnesomsättningen och proteintillverkningen. Dendriterna utgår från cellkroppen.
Dendriter
Dendriter är utskott från nervcellskroppen och kan variera i antal (0 – 20). Dendriterna har till uppgift att ta emot information från dess omgivning. Informationen, som är biokemisk, kan sedan leda till en stimulering eller inhibering.
Axon
Axonet, som också kallas ”nervtråd”, för nervimpulsen vidare till en mottagarcell. En axon kan vara väldigt lång, upp emot 1 meter (från ryggmärg till muskler). Axoner är specialiserade på att överföra signaler över långa sträckor, på kort tid. För att nervimpulser ska ske mycket fort, är en del axoner omgivna av s.k myelinhölje.
Myelin
Myelin, som omger ett axon, är en isolerande skida som gör att axonet kan fortleda nervimpulsen snabbare. Mellan myelinskidorna finns små mellanrum. Dessa mellanrum kallas för Ranviers nod. Dessa mellanrum medför att nervimpulsen ”hoppar” från nod till nod. Ett myeliniserat axon kan skicka nervimpulser så fort som i 360 km / timmen.
Signalsubstanser / neurotransmittorer
Signalsubstanser är de kemiska budbärare som korsar mellanrummet mellan axon och dendrit. Det finns ett stort antal signalsubstanser, varav några är
- Acetylkolin
- Noradrenalin
- Adrenalin
- Dopamin
- Glutamat
- GABA (gamma-amino-buteric-acid, sv: gamma-amino-smörsyra)
Dessa signalsubstanser kan ha excitatorisk effekt, eller en inhiberande effekt. Det område mellan axon och dendrit, där signalsubstanserna färdas, kallas för den synaptiska klyftan.
Synaptisk klyfta
Är mellanrummet mellan axon och dendrit. När en nervsignal når axonterminalen frisläpps signalsubstanser från nervändslutet i s.k vesiklar (blåsor). Dessa frisläpps i den synaptiska klyftan för att sedan binda på receptorer på dendriten (eller ibland själva cellkroppen). När receptorer mottar signal, sker en reaktion i den mottagande cellen. Reaktionen kan vara excitatorisk eller inhibatorisk.
Nervceller som skickar information kallas för presynaptiskt neuron, och nervceller som tar emot information kallas för postsynaptiskt neuron.